嵌合抗原受体(CAR)-T细胞疗法是一种新型的免疫肿瘤治疗方法,最近才被批准用于治疗患者。作为新兴疗法,CAR-T的疗效需要有效监控,同时需要了解CAR-T细胞疗法潜在的危及生命的毒性及安全性问题。本文将探讨临床前模型和工具,以确保有效评估CAR-T细胞疗法并将其推进至临床。
目前批准的两种CAR-T细胞疗法药物有更多适应症
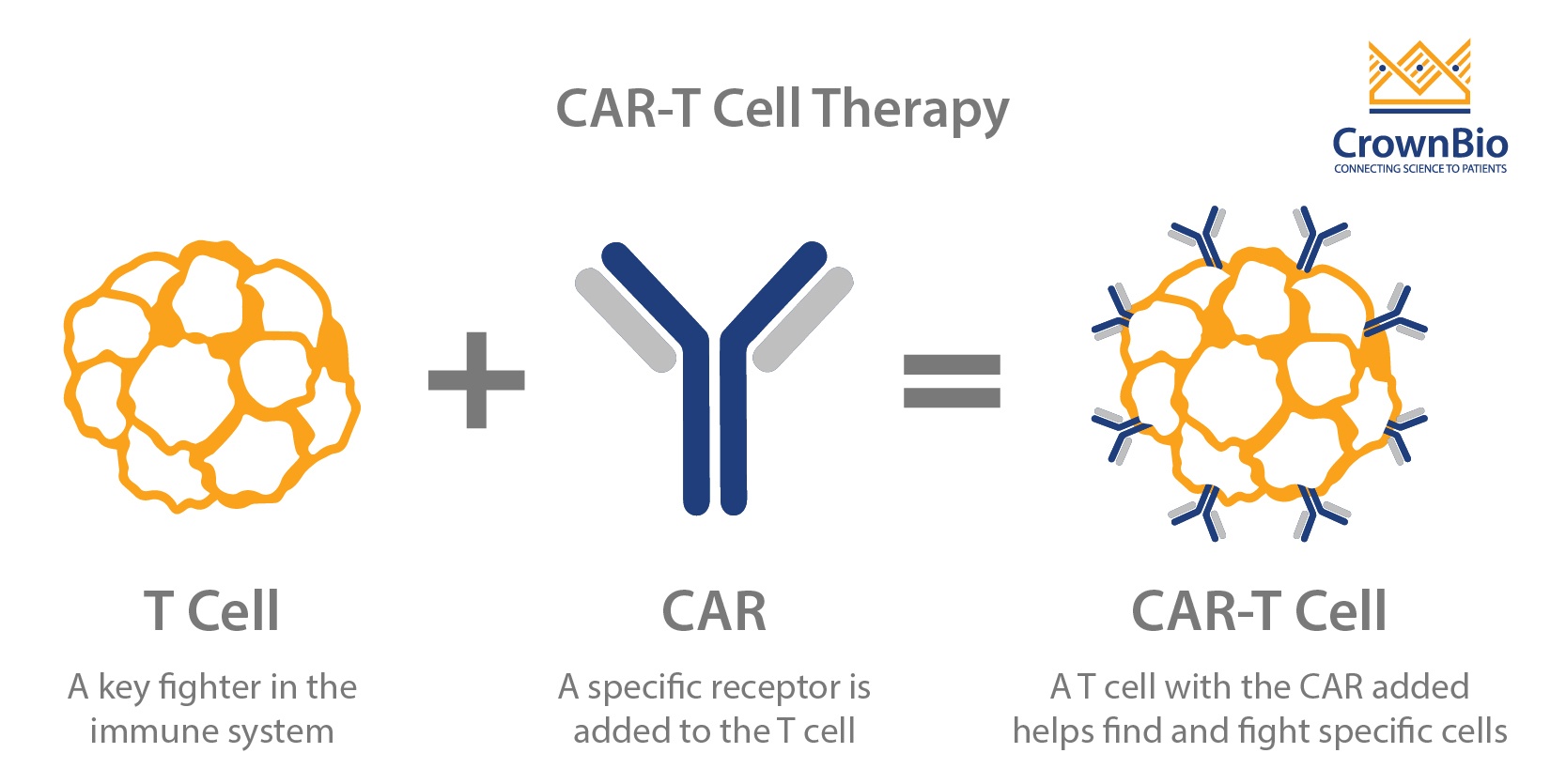
CAR-T细胞是特异性靶向肿瘤细胞表达的抗原或标志物的自体或同种异体T细胞。 去年8月,美国食品药品监督管理局(FDA)史上第一次批准使用CAR-T细胞疗法药物,该药物针对的是CD19抗原。基于总体缓解率为82.5%,Kymriah™(tisagenlecleucel)被批准用于治疗25岁以下难治性的、或复发的B细胞前体急性淋巴细胞白血病(ALL)。
这些药物在B细胞淋巴瘤患者中也表现出显著药效,并且在Kymriah后2个月,该适应症首次被批准。 第二种抗CD19 CAR-T细胞疗法药物Yescarta™(axicabtagene ciloleucel)被批准用于治疗复发的、或难治性的B细胞淋巴瘤成人患者,其客观有效率为72%。
最近,FDA优先审查批准了Kymriah补充生物制剂许可证申请(sBLA),用于治疗复发难治性弥漫大B细胞淋巴瘤(DLBCL)成人患者,该类患者不断复发或不符合自体干细胞移植(ASCT)条件。 sBLA基于JULIET2期研究,其中Kymriah对成年患者的总体有效率(ORR)为53.1%。
需要仔细监测CAR-T疗法的毒性
尽管这些突破和成果令人鼓舞,但是CAR-T细胞疗法有潜在的危及生命的毒性。CAR-T疗法有特别严重的并发症——细胞因子释放综合征(CRS),也会发生脑病和噬血细胞性淋巴组织细胞增多症。 然而,与使用免疫检查点抑制剂(主要延迟自身免疫不良事件的发作)所观察到的不良事件相比,CAR-T疗法的毒性往往是急性的,且多样性较差,因此更容易预测。
临床前安全性以及药效评估是至关重要的
体内药效评估对于研究影响CAR-T疗效的因素至关重要。CAR基因进入T细胞的递送方法、体外培养条件、CAR的构造和宿主T细胞的类型都对CAR-T疗效和安全性有很大的影响。
因此,临床前体内药效和安全性评估对于CAR-T细胞疗法的剂量确定和风险管理至关重要。
通常在体外证实抗肿瘤活性的特异性
大多数研究CAR-T细胞功能的临床前研究集中于抗肿瘤活性的特异性和疗效。一般通过体外试验证实特异性——CAR-T细胞在靶向抗原和非特异性抗原之间表现出不同的功能反应。
CAR的优势在于其在缺少HLA限制的情况下能够重定向T细胞效应子功能。 因此,不需要相匹配的靶点也可以很容易地检查同种异体的T细胞效应器功能。
作为同种异型的识别结果,其中活性通常与不相关的CAR细胞和未转导的T细胞等效性,由于在该状态上倍数增加而在体外测定。
以上实验验证了CAR的功能,并能够转移到动物模型。但是,需要强调的是,在许多异种移植瘤研究中,同种异型识别与体内的抗肿瘤活性无关。
临床转移需要体内评估,通常在免疫缺陷小鼠中进行,但人类T细胞移植受到限制
对于临床转移,监管部门通常要求在临床试验中使用与特定药剂有关的信息,这意味着CAR-T的检测应该在免疫缺陷小鼠中进行评估。但是由于小鼠免疫系统中残留的免疫细胞,人类T细胞移植在小鼠中受到限制。
尽管如此,一些使用裸鼠、NOD/SCID小鼠或SCID/Beige(1-4)小鼠的CAR-T细胞疗法依然表现出了可观的药效。近期研究发现,人类T细胞可以有效移植在免疫系统高度缺项的NOG®/NSG™小鼠(NOD/ CID IL-2Rγ- /-)中。
然而,CAR-T细胞疗法会在50天内引发异种移植物抗宿主病(xGVHD),这与在注入小鼠之前,用于培养细胞的细胞因子所调节的转化细胞的存留有关。因此限制了该类模型的CAR-T细胞疗法的长期药效研究(5-7)。
此外,这些研究大多数是针对人类抗原,其在临床前模型中攻击小鼠的人类肿瘤细胞中表达受限。 因此,不能对在正常健康组织上表达的抗原进行脱靶或靶向研究。
免疫完全或转基因小鼠模型可以克服一些免疫缺陷的模型问题,但需使用小鼠同系物
为了解决这个问题,免疫完全小鼠模型已经与小鼠同系物的靶抗原共同使用,尽管“小鼠与CAR-小鼠同系物”的相互作用可能不同于人类,也可能与小鼠和人类蛋白同系物的表达谱之间存在差异。
另一种相关的方法是利用基因小鼠,其中人源抗原的表达受到生理相关启动子的控制,该启动子可以评估人源CAR。
当小鼠同源物缺失时,NHPs可用于安全性检测
当小鼠同系物不存在时,非人类灵长类动物(NHP)的安全性检测也能识别潜在的靶向/脱靶毒性,并优先考虑可以用CAR-T细胞靶向的分子(8-9)。
结合临床前方案进行有效的药效和安全性测试
这些组合方案已成功证明CAR-T细胞的功能和安全性,以针对多种靶向抗原。随着这个激动人心的领域越来越受关注,新的和有效的治疗方法将会不断出现,并且将在未来几年中进行评定。
- Cheadle et al. The combination of cyclophosphamide and human T cells genetically engineered to target CD19 can eradicate established B-cell lymphoma. Br J Haematol 2008;142(1):65-8.
- Hillerdal et al. Systemic treatment with CAR-engineered T cells against PSCA delays subcutaneous tumor growth and prolongs survival of mice. BMC Cancer 2014;14:30.
- Parente-Pereira et al. Trafficking of CAR-engineered human T cells following regional or systemic adoptive transfer in SCID beige mice. J Clin Immunol 2011;31(4):710-8.
- Zhao et al. Multiple injections of electroporated autologous T cells expressing a chimeric antigen receptor mediate regression of human disseminated tumor. Cancer Res 2010;70(22):9053-61.
- Alcantar-Orozco et al. Potential limitations of the NSG humanized mouse as a model system to optimize engineered human T cell therapy for cancer. Hum Gene Ther Methods 2013;24(5):310-20.
- Hannon et al. Infusion of clinical-grade enriched regulatory T cells delays experimental xenogeneic graft-versus-host disease. Transfusion 2014;54(2):353-63.
- Zhou et al. Humanized NOD-SCID IL2rg–/– mice as a preclinical model for cancer research and its potential use for individualized cancer therapies. Cancer Lett 2014;344(1):13-19.
- Berger et al. Safety of targeting ROR1 in primates with chimeric antigen receptor-modified T cells. Cancer Immunol Res 2015;3(2):206-16.
- Künkele et al. Preclinical Assessment of CD171-Directed CAR T-cell Adoptive Therapy for Childhood Neuroblastoma: CE7 Epitope Target Safety and Product Manufacturing Feasibility. Clin Cancer Res 2017;23(2):466-477.