通常认为,未来的癌症治疗主要使用联合疗法(双免疫疗法或免疫肿瘤+靶向疗法),这驱使着临床前研究开发能够评估人体特异性药物以及联合用药的模型。
之前简单介绍了稳定的人源化小鼠模型和短暂的人源化小鼠模型,以及人源化基因工程小鼠模型,这些模型都可以起到检测人类起源因子的作用。现在,这篇文章回到人源化小鼠模型,更加关注hPBMC 小鼠和hCD34+ 小鼠之间的比较,包括他们不同的发展、如何影响模型的特点和局限性,以及如何将这些与模型选择问题结合起来。这些内容可以帮助你选择正确的模型,用于特定的人源免疫肿瘤学研究。
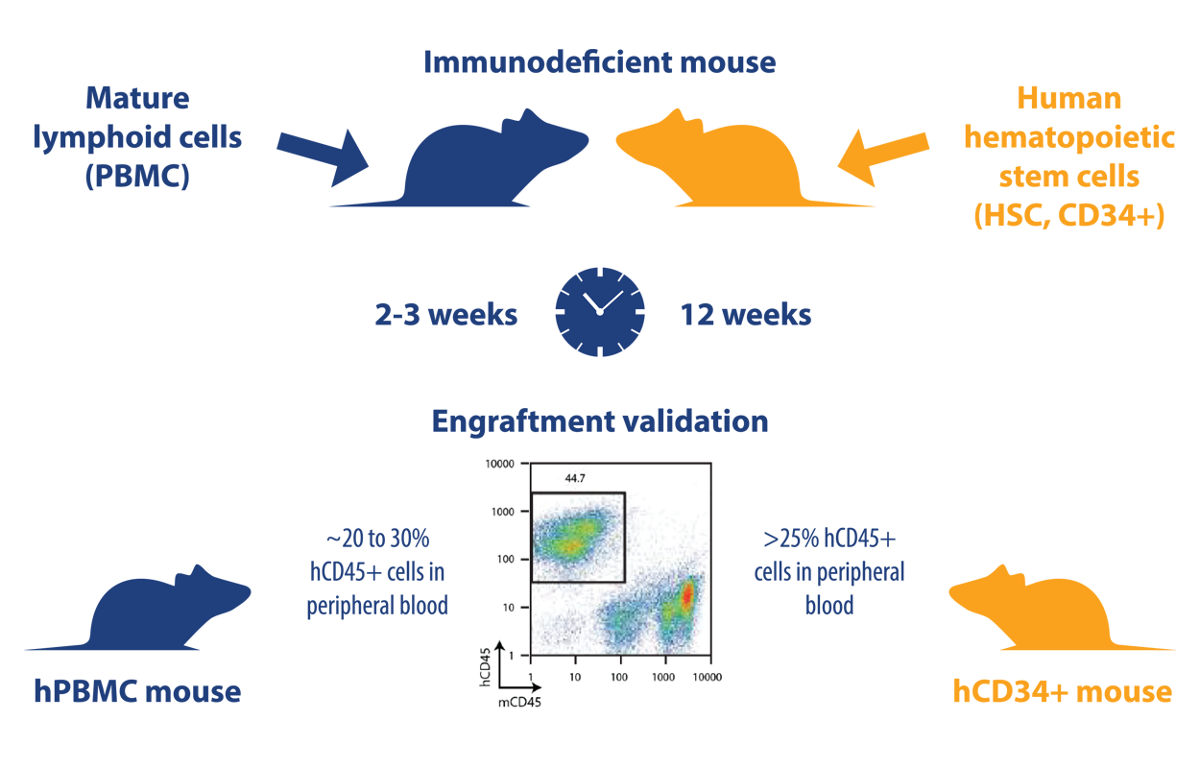
不同种类的移植细胞会导致两种不同的人源化小鼠
hPBMC(瞬时的人源化小鼠模型)和hCD34+(稳定的人源化小鼠模型)以非常相似的方式产生。两者的主要区别是:用于创建模型的细胞种类不同。
- hPBL模型:通过向小鼠注射成熟淋巴细胞,包括外周血单核细胞(PBMC)、淋巴结细胞和脾细胞形成。PMBC模型是免疫肿瘤学研究中最常用的源于PBL的模型。
- hCD34+模型:将人源Scid注入细胞,通过注射从骨髓(BM)、脐带血(UBC)、胎肝(FL)或G-CSF的外周血中提取的人源CD34+造血干细胞(HSC)而发展得到。
通过静脉注射或者皮下注射将人源细胞注入免疫缺陷小鼠体内(对于hPBMC模型来说,白细胞可以跟肿瘤细胞一起通过皮下注入),然后在适当的时候用流式细胞仪验证hCD45+细胞水平(在人源化hPBMC小鼠模型中通常为20%-30%;在人源化hCD34+小鼠模型中>25%)。两个模型的移植成功率相似,但hCD34+小鼠的成功率略低,为85%-95%;hPBMC的移植成功率为95%。
基于这些成熟的人源细胞,每一个人源化小鼠模型在使用时都有不同的特点和局限性。
hPBMC小鼠模型可以更快速的移植,hCD34+有更长的移植等待期
hPBMC小鼠模型可以快速的使用,在细胞移植后两周,免疫细胞就会快速重建。
hCD34+模型的开发更加复杂,基于各种原因可以使用很久。首先,免疫缺陷小鼠在移植前需要通过辐射来进行骨髓细胞清除。这将有利于移植干细胞的生长及增殖。这些小鼠在种瘤前需要恢复时间。其次,因为HSC细胞需要成熟并分化成不同的淋系及髓系细胞,因此免疫细胞重建需要更长的时间(大约移植后的12-16周,可用FACS进行验证),这意味着研究时间将持续到移植后的15-20周。
hPBMC小鼠模型的给药期比较短,hCD34+小鼠模型能够提供更长的研究时间
虽然hPBMC小鼠在移植后可以快速使用,但他们只有很短的有效时间。这类模型会在移植后2-3周内出现移植物抗宿主病(GvHD),并在第四周完全出现。
这意味着可能只有15-20天的时间用于药效实验,并且需要确保免疫细胞的重建和肿瘤生长状态良好,这样才能获得合适的肿瘤体积,并在表现出严重的GvHD 之前完成所有研究。
hCD34+小鼠模型通常不显示GvHD症状,或许只是轻微的或无症状的,对肿瘤的移植没有影响,这意味着他们没有治疗期的限制。因此该种小鼠可以提供了一个更长期的研究时间——在常用的免疫缺陷小鼠中植入高效HSC,直至32周后人类免疫细胞发育成熟。
hCD34+小鼠模型发展出多个人源免疫细胞系,hPBMC小鼠模型有较多局限性
这两种模型的一个非常重要的区别是植入免疫细胞的类型。hPBMC小鼠是比较简单的模型,可以实现T细胞和NK细胞系的重建,但B细胞的重建情况较差。
hCD34+小鼠模型的B,T和NK细胞(以及新一代人源化小鼠的髓系细胞系)可以进行稳定的重建。然而,由于B细胞成熟通路发育受阻,将会产生不完全成熟的B细胞进而B细胞无法进行足够的抗体反应。同时还会观察到一个较差的IgG应答:从IgM到IgG的同型转换都未出现在该模型中。还应注意到,人源T细胞在小鼠胸腺上发育并且受到小鼠主要组织相容性复合体MHC的限制。因此,T细胞无法针对某些肿瘤特异性抗原进行反应。
基于以上特征选择正确的模型进行免疫肿瘤学研究
hPBMC模型和hCD3+模型都是非常有用的,模型选择通常基于上述免疫学特性和局限性。
如果需要一个短期研究模型,或者在做短时间工作,同时该药剂在人源T细胞或NK细胞有一个特定靶点,那么hPBMC小鼠是个理想模型。这可能是最初的药剂测试筛选,然后转向更复杂的完全人源化的研究。药效评估的种类包括检查点抑制剂和类BiTE抗体(作用于T细胞)或ADCC单克隆抗体和NK细胞调节剂(NK细胞功能)。
当需要评估的药物作用于多种免疫细胞时,hCD34+小鼠模型是个更好的选择。随着人源免疫系统的全面重建,这些模型也有助于研究关于刺激和抑制免疫反应各种机制的问题。因为有广泛的治疗期,hCD34+小鼠模型对长期研究很有帮助,例如可以评估治疗的记忆效应和长期抗肿瘤作用。
两种模型的共同问题-供体差异性:可通过仔细的实验设计来克服
对于这两种模型来说,有一个尚未讨论但很重要的一点——供体差异性,这可以通过仔细的实验设计来克服。在hPBMC模型中,不同供体的小鼠的疗效不尽相同,但可以在每项研究中使用至少两种不同供体的PBMC来克服这一点。
在hCD34+小鼠研究中也观察到供体的差异性,如果一项研究需要重复实验,原始的供体就无法恢复性状。在这种情况下,通过评估一系列捐赠者来评估各种各样的模型就可以克服差异性。这是出现在我们之前的博客中的棋盘设计。
免疫肿瘤学模型对人体特异性免疫治疗的评估起了很大的作用
综上所述,hPBMC人源化小鼠和hCD34+人源化小鼠表现出许多不同的特点和局限性,我们对这些问题进行了研究对比,并对需要进行研究的问题进行了回顾总结,从而得出了一个简便的的模型选择和优化的免疫肿瘤学研究。